Chi ha un’allergia o un’intolleranza legata a determinati alimenti deve verificare l’elenco degli ingredienti ed adattare la sua alimentazione. Tuttavia, la vera sfida consiste spesso nello scoprire quali sono gli alimenti non tollerati. Ti riveliamo come farlo.
Secondo l’Associazione Italiana Allergie Alimentari, 2 milioni di persone in Italia soffrono di allergie alimentari. Le intolleranze alimentari sono più frequenti, infatti 10 milioni di italiani sono intolleranti al lattosio, nichel o altre sostanze contenute negli alimenti.
Le persone che soffrono di allergie o intolleranze devono esaminare attentamente l’elenco degli ingredienti per non ricevere, dopo aver mangiato, brutte sorprese che vanno da mal di pancia e forte flatulenza fino a eruzioni cutanee, capogiro e shock anafilattico. Non sempre si riesce a collegare facilmente i disturbi a determinati alimenti.
In questo articolo scoprirai cosa succede al corpo quando c’è un’allergia alimentare, quali sintomi indicano la presenza di un’allergia e come smascherarla con l’aiuto di un esame del sangue e di una dieta di eliminazione. Inoltre verranno affrontate le tipologie, i sintomi ed il trattamento delle intolleranze alimentari.
Cos’è un’allergia alimentare e cosa sono gli allergeni?
In caso di un’allergia, il tuo sistema immunitario reagisce ad una sostanza innocua. Queste sostanze che possono scatenare un’allergia sono chiamate allergeni. Si tratta di diverse proteine che si trovano, ad esempio, nei pollini, nel pelo degli animali, negli escrementi degli acari della polvere e, per l’appunto, negli alimenti.
Come si manifesta un allergia?
Un’allergia ha sempre inizio con la sensibilizzazione nei confronti di un allergene. Ciò significa che il corpo produce determinati anticorpi IgE in quantità troppo elevate. Queste immunoglobuline (da cui deriva la sigla “Ig”) sono specializzate nel tenere lontani dal corpo determinati intrusi. Il sistema immunitario combatte, ad esempio, batteri, virus, vermi e, purtroppo, anche gli innocui allergeni.
Gli anticorpi IgE si uniscono ai recettori dei mastociti, le cellule del sistema immunitario. I laboratori sono in grado di determinare la quantità eccessiva di anticorpi IgE nel sangue e di attribuirli agli allergeni corrispondenti: è così che funziona un test allergico con un esame del sangue. Se si entra nuovamente in contatto con l’allergene, quest’ultimo si attacca agli anticorpi IgE, costringendo i mastociti a produrre sostanze messaggere, come l’istamina. L’istamina favorisce le infiammazioni scatenando quindi i diversi sintomi dell’allergia. Se in questo modo non solo avviene una sensibilizzazione, ma si verificano anche dei disturbi, si parla di allergia[3, 4].

Tipi di allergie
Gli esperti distinguono diversi tipi di allergie. La forma di allergia più ricorrente è quella a riscontro immediato, allergia tipo I, alla quale appartengono anche le allergie alimentari. Con queste allergie, la reazione si manifesta direttamente dopo aver assunto l’allergene. Una persona allergica agli arachidi percepirà i sintomi come lingua patinata ed eruzioni cutanee da pochi secondi a 20 minuti dopo aver mangiato gli arachidi[5]. Sono possibili anche reazioni immediate ritardate, in questi casi dopo quattro-sei ore si verifica un’ulteriore reazione allergica.
Buono a sapersi: alcune allergie alimentari scompaiono in età adulta. Allergie al latte, alle uova, alla soia e al grano, ad esempio, colpiscono soprattutto i bambini e scompaiono nel 90 percento dei casi. Nella maggior parte dei casi, invece, le allergie alle noci, al pesce e ai crostacei durano per tutta la vita[8].
Come si sviluppa un’allergia alimentare?
Le allergie vengono definite oggi “piaghe sociali”. Negli ultimi decenni, il numero delle malattie allergiche è in continua crescita. Eppure gli scienziati non sono ancora sicuri su quali siano le cause. Una spiegazione diffusa è l’ipotesi dell’igiene, che ritiene lo stile di vita lontano da sporco e germi responsabile per la diffusione delle allergie[7]. Eppure, a quanto pare, anche i fattori genetici rivestono un ruolo importante.

Le allergie sono ereditarie?
Normalmente, nessuno nasce con un’allergia. Tuttavia, alcune persone possono avere una predisposizione ereditaria per le allergie. Queste persone presentano un rischio decisamente più elevato di sviluppare un’allergia. Ciò vale spesso per le allergie in generale, ovvero i figli di genitori che soffrono di febbre da fieno sono soggetti a tutte le allergie, sia ai pollini che al pelo degli animali o al cibo. Lo stesso avviene anche con le cosiddette malattie topiche, che sono strettamente legate alle allergie e spesso si presentano insieme a queste ultime, soprattutto nel caso di neurodermite e asma[2, 8, 14].
Buono a sapersi: da neonati, il ventre materno è la nostra casa e influenza lo sviluppo del nostro corpo. Perciò, anche l’alimentazione della madre può influenzare lo sviluppo di allergie. Sembra che anche il taglio cesareo o l’età avanzata della madre aumentino il rischio di allergie alimentari[8].
 Lo sporco protegge dalle allergie?
Lo sporco protegge dalle allergie?
L’ipotesi dell’igiene si basa sull’osservazione secondo la quale le allergie sono più ricorrenti nelle città, mentre nei bambini cresciuti in campagna sono molto più rare. Secondo questa teoria, negli ambienti igienici nei quali ci muoviamo nel mondo occidentale, il nostro sistema immunitario incontra troppo raramente corpi estranei come agenti patogeni, vermi e parassiti. Le difese immunitarie non hanno niente di sensato da fare e sfruttano le loro forze per difendersi da sostanze innocue come alimenti e pollini: così nasce un’allergia[2, 7, 9].
Buono a sapersi: è nei primi mesi di vita, e forse addirittura già nel ventre materno che si decide se nel corso della nostra vita svilupperemo un’allergia. Perciò dipende dall’ambiente in cui i neonati si trovano all’inizio della loro vita: le vacanze in agriturismo fatte più avanti non serviranno a impedire le allergie.
Qual è il ruolo dell’intestino nell’insorgere di un’allergia?
Il microbioma (anche chiamato flora intestinale) costituisce l’insieme di miliardi di batteri che abitano il nostro intestino. Questo microbioma contribuisce in maniera decisiva sin dalla prima infanzia allo sviluppo del nostro sistema immunitario. I ricercatori suppongono che il nostro stile di vita moderno si ripercuota sui batteri intestinali, che, a loro volta, influenzano l’insorgere delle allergie[12].
Uno studio effettuato in Estonia ha illustrato che i bambini estoni, che crescono relativamente spesso in campagna e trascorrono molto tempo all’aperto, presentano nell’intestino insediamenti batterici molto migliori rispetto ai bambini svedesi, che raramente crescono in campagna[10].
Il latte materno protegge dalle allergie?
Per fare in modo che il sistema immunitario si sviluppi in maniera sana, è ideale che le madri allattino i loro bambini per almeno quattro mesi. Fino a pochi anni fa venivano consigliate regole alimentari severe a tale proposito. Per ridurre il rischio di allergie nei bambini, le donne in allattamento dovevano rinunciare talvolta alle uova, alle noci, ai latticini o ai prodotti a base di grano. Gli esperti sconsigliavano anche di preparare la pappa per il bambino utilizzando cereali contenenti glutine. Anche il pesce era tabù, come, in parte, il sedano o le carote.
I nuovi studi hanno ribaltato questi consigli di 180 gradi, dimostrando che i bambini tollerano meglio determinati alimenti se ne sono entrati in contatto nel ventre materno o durante l’allattamento[11]. Naturalmente, questo vale solo se il bambino non ha già sviluppato un’allergia!
Buono a sapersi: se il neonato ha un’allergia alimentare, anche la madre deve rinunciare all’alimento corrispondente durante l’allattamento.

Come prevenire le allergie?
L’insorgere di un’allergia è un procedimento complesso, che gli scienziati non hanno ancora compreso al cento percento. Non ci sono dei consigli vincolanti su come prevenire un’allergia.
Le linee guida mediche danno, però, dei suggerimenti su come rendere un po’ meno probabile un’allergia. Questi suggerimenti si rivolgono alle “famiglie a rischio”, ovvero a quelle famiglie nelle quali si riscontrano malattie allergiche, neurodermite o asma. Alcuni di questi consigli sono[15]:
- madre e figlio non dovrebbero evitare gli allergeni nell’alimentazione, anche il consumo di pesce da parte della madre può avere un effetto protettivo;
- dall’inizio della gravidanza, le madri dovrebbero evitare il fumo di tabacco;
- le donne in gravidanza o in allattamento e i bambini non dovrebbero entrare in contatto con muffe;
- gli animali domestici non sono un problema, possono anche ridurre il rischio di allergia - a meno che il bambino non abbia già un alto rischio di sviluppare allergie, in questo caso non si dovrebbe tenere un gatto;
- dovrebbero esporsi il meno possibile ai gas di scarico.
Alimenti che provocano allergie

170 alimenti sono considerati allergeni, tuttavia la maggior parte delle reazioni viene causata da una ristretta cerchia di alimenti. I fattori scatenanti più ricorrenti sono il latte di mucca, le uova, gli arachidi, le noci, la soia, il grano, il pesce e i molluschi[6, 18].
Allergia al latte
L’allergia al latte di mucca è l’allergia alimentare più ricorrente[19]. Normalmente, si sviluppa durante l’infanzia e, nella maggior parte dei casi, scompare in età scolare. Le persone allergiche al latte di mucca reagiscono a tutti i latticini, quindi anche al formaggio, allo yogurt, al burro e alla panna. Il 92 percento di loro è anche allergico al latte di capra. Le persone che hanno una reazione allergica al latte di mucca dovrebbero evitare anche i prodotti contenenti latte di capra e di pecora[21].
Importante: un’allergia al latte di mucca è ben diversa dall’intolleranza al lattosio.
Allergia alle uova
L’allergia alle uova di gallina, dopo quella al latte di mucca, è l’allergia alimentare più ricorrente in età infantile. Anche questa spesso scompare prima dell’età adulta[6].
Buono a sapersi: alcuni alimenti hanno un potenziale allergico più basso se vengono cotti. Ad esempio, molte persone allergiche tollerano il latte ben riscaldato o le uova usate per preparare ricette da forno. Invece gli arachidi presentano addirittura un potenziale allergico più alto se tostati[22-24].
Allergia alle noci
Nel caso dell’allergia alle noci, gli esperti distinguono tra l’allergia agli arachidi, che in realtà sono legumi, e quella ad altre noci, che chiamano noci da albero. Tutte le allergie alle noci tendono a causare relativamente spesso reazioni molto forti, che arrivano fino allo shock anafilattico[26,27].
Allergia al pesce
L’allergia al pesce si manifesta spesso in età adulta. Nella maggior parte dei casi, le persone colpite non tollerano tutti i tipi di pesce. In compenso, la maggior parte delle persone allergiche al pesce può mangiare senza problemi crostacei e viceversa.
Anche l’allergia agli animali dotati di guscio duro si sviluppa solitamente in età adulta. Fanno parte degli animali dotati di guscio duro tutti i crostacei, inclusi il granchio e l’astice, i molluschi, le ostriche, le capesante e le seppie, nonché gli insetti, come gli scarafaggi e le cavallette. Poiché gli acari della polvere sono animali dal guscio duro, le persone allergiche agli animali dal guscio duro sono spesso allergiche anche alla polvere domestica[20].
Allergia al grano
L’allergia al grano si sviluppa nella maggior parte dei casi in età infantile e, normalmente, scompare prima dell’età adulta[8]. Il 20 percento delle persone allergiche al grano presenta reazioni crociate con altri tipi di cereali, come farro e segale[20]. Tuttavia, non è necessario rinunciare a tutti i cereali solo se si ha un dubbio, poiché ciò potrebbe limitare troppo la tua alimentazione. Se si hanno dubbi, è meglio sottoporsi a un test allergico.
Importante: l’allergia al grano non è la celiachia! Le persone allergiche al grano, possono consumare alimenti contenenti glutine se non contengono grano.
Allergia alle spezie
Le spezie si trovano in tutti gli alimenti lavorati, i cosmetici e i prodotti per la cura dei denti. Tuttavia, non vige l’obbligo di indicazione sulla confezione. Ciò rende più difficile agli allergici evitare determinate spezie. Tuttavia, le allergie alle spezie sono relativamente rare. Comunque le allergie più ricorrenti sono quelle alla cannella e all’aglio, più rare sono le reazioni al pepe nero e alla vaniglia[28].
Allergie crociate
Non è l’intero alimento a provocare la reazione allergica, bensì gli allergeni in esso contenuti. A volte le diverse proteine sono talmente simili che il corpo non è in grado di distinguerle. In questo caso può verificarsi una reazione crociata: il corpo è sensibilizzato nei confronti di un allergene, ma reagisce anche a un altro. Questo avviene tra alimenti (chi è allergico alle pesche reagisce spesso anche alle mele), ma può anche capitare che un’allergia al polline provochi una reazione crociata con frutta, verdura e noci. Addirittura il lattice provoca allergie crociate ai kiwi, alle banane e all’avocado.
Gli alimenti e le loro possibili allergie crociate[6]:
|
Allergia a |
Reazione crociata con |
Rischio di allergia crociata |
|
Latte di mucca |
Latte di capra |
92 percento |
|
Melone Cantalupo |
Anguria, banana, avocado |
92 percento |
|
Gamberetti |
Granchio, astice |
75 percento |
|
Pesche |
Mele, prugne, ciliegie e pere |
55 percento |
|
Pollini |
Mele, pesche, meloni |
55 percento |
|
Salmone |
Pesce spada, sogliola |
50 percento |
|
Noci |
Noci del Brasile, anacardi, nocciole |
37 percento |
|
Lattice |
Kiwi, banane, avocado |
35 percento |
|
Grano |
Orzo, segale |
20 percento |
Allergie alimentari: sintomi
Ci sono tantissimi sintomi che possono indicare la presenza di un’allergia o di un’intolleranza. Alcuni sono lievi o a malapena riconoscibili, altri sono evidenti e altri ancora sono molto gravi, come per esempio lo shock anafilattico. Le allergie alimentari non interessano più solo la bocca o il tratto stomaco-intestino, ma anche la pelle e le vie respiratorie[2, 5].
Quali sintomi si manifestano con le allergie alimentari?
Con le reazioni allergiche si verificano spesso i seguenti sintomi:
- arrossamenti e gonfiori alla pelle (orticaria);
- diarrea, vomito e mal di pancia;
- bruciore della cavità orale, mucose e lingua gonfia;
- dall’insufficienza respiratoria all’asma allergica;
- abbassamenti di pressione.

Shock anafilattico
La forma più grave di reazione allergica è lo shock allergico, anche chiamato shock anafilattico. Nella maggior parte dei casi, le cause sono il veleno degli insetti, i medicinali e, soprattutto tra i bambini, il cibo. Gli alimenti, che provocano spesso uno shock sono: noci, soia, animali con guscio duro, latte e uova.
Quando si verifica uno shock anafilattico, vengono rilasciate grandi quantità di istamina, che provoca un forte ingrossamento dei vasi sanguigni. Di conseguenza, la pressione sanguigna diminuisce rapidamente, si verificano capogiri, svenimenti e, nei casi peggiori, addirittura la morte.
Se il pericolo di uno shock anafilattico è conosciuto, bisogna reagire in fretta quando si manifestano forti sintomi allergici e chiamare tempestivamente la guardia medica. Fino all’arrivo del medico, la persona interessata dovrebbe essere posta i in posizione antishock, quindi distesa e con le gambe sollevate. I pazienti a rischio portano spesso con sé anche un set di emergenza che contiene un autoiniettore di epinefrina. Questo medicinale di emergenza può far passare lo shock anafilattico[3, 4].
Buono a sapersi: a seconda della gravità di un’allergia, talvolta basta una quantità minima di un allergene per scatenare uno shock anafilattico, ad esempio residui di noci sulle labbra del partner o tracce di soia su determinati alimenti[3, 4].
Fattori che aggravano le allergie
Se hai un’allergia non è detto che reagirai automaticamente alla più piccola traccia di un allergene. C’è una cosiddetta soglia di reazione, ovvero una determinata quantità di allergene, a partire dalla quale insorgono i disturbi. Chi è allergico agli arachidi, ad esempio, ha spesso una soglia di reazione molto bassa. A loro basta solo una piccolissima briciola di arachide per far gonfiare il collo.
Stress, sport e infezioni possono abbassare la soglia di reazione. In questo modo sarà più probabile soffrire di una reazione allergica.
Durante o subito dopo lo sport, il rischio di una reazione allergica è più alto. Questo fenomeno ha addirittura un nome: anafilassi da esercizio fisico. Se dopo aver fatto sport consumi un alimento al quale sei allergico, può venirti l’orticaria o prurito o potresti sentirti frastornato. Dovresti evitare gli allergeni alimentari dalle quattro alle cinque ore prima di ogni allenamento[32].
Secondo alcuni studi, lo stress può aggravare i sintomi di un’allergia o farli comparire più spesso. In questo caso possono aiutare le tecniche di rilassamento, come yoga, training autogeno e rilassamento muscolare progressivo.
Anche le infezioni possono peggiorare le allergie. La temperatura troppo elevata può provocare un aumento della circolazione sanguigna, facendo arrivare più allergeni nel sangue. Per quanto riguarda le infezioni nel tratto stomaco-intestino, un fattore aggravante è costituito dalla quantità più elevata di proteine non digerite che attraversano la mucosa. Queste proteine trovano così un sistema immunitario sensibilizzato e provocano più in fretta una reazione allergica[34].
Tra gli scienziati si discute dell’alcol come fattore che aggrava le allergie. In alcuni casi studio i sintomi dell’allergia peggioravano sotto l’effetto dell’alcol, inoltre, gli alcolisti presentano un numero di anticorpi IgE più elevato. Tuttavia, non ci sono ancora prove affidabili per questa teoria[34].
Test allergie alimentari
Pensi di avere un’allergia ad un determinato alimento perché dopo ogni pasto si presentano sintomi come eruzioni cutanee o disturbi gastrointestinali? Allora vale la pena fare un test per le allergie alimentari. Ci sono quattro test convenzionali che permettono di riconoscere le allergie[29]:
- prick test
- esame del sangue per gli anticorpi IgE
- dieta di eliminazione
- test di provocazione orale
Il prick test e l’esame del sangue forniscono indicazioni su un’eventuale sensibilizzazione nei confronti di determinati allergeni. La dieta di eliminazione e il test di provocazione servono a scoprire se dietro la sensibilizzazione si nasconde anche un’allergia con dei disturbi.
Prick test
Con il prick test, il medico introduce sottopelle, normalmente nell’avambraccio o sulla schiena, degli allergeni dissolti in un liquido. Se uno dei punti si gonfia, significa che è presente una sensibilizzazione all’allergene applicato in quel punto.
Il prick test fornisce dei primi risultati veloci e non è doloroso, tuttavia, dopo l’esame può insorgere un forte prurito[30].
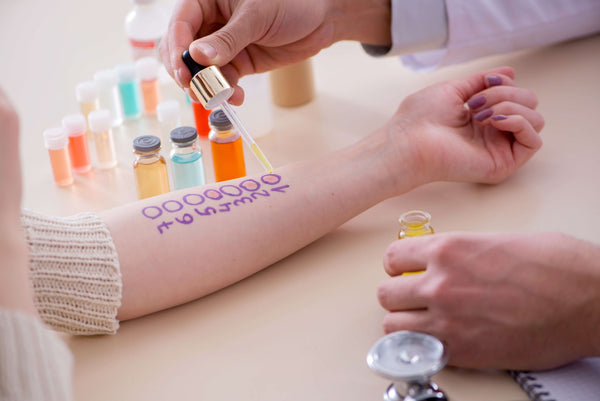
Esame del sangue
I laboratori sono in grado di cercare determinati anticorpi IgE nel sangue. Il vantaggio di questo esame del sangue è che con un solo prelievo di sangue è possibile verificare diverse allergie alimentari. Se determinati anticorpi sono particolarmente presenti nel tuo sangue, significa che hai una sensibilizzazione per gli allergeni corrispondenti.
Tuttavia, questo non vuol dire che hai un’allergia! In quel caso si verificherebbero altri disturbi quando assumi l’alimento interessato. In alcuni casi non è difficile da capire, in altri, invece, le reazioni si manifestano in ritardo o non sono chiare. In queste occasioni possono aiutare la dieta di eliminazione o il test di provocazione[30].
Capita che dall’esame del sangue IgE risulti sensibilizzato a un alimento, ma non presenti disturbi quando lo mangi. In questi casi non devi eliminarlo del tutto dalla tua dieta. Probabilmente, il tuo corpo ha sviluppato un’immunotolleranza che può però perdere se non assumi quell’alimento per un lungo periodo di tempo. Si consiglia di consumare l’alimento solo ogni quattro giorni. In questo modo puoi assicurarti che il tuo intestino non venga sovraffaticato. Un’ulteriore possibilità è che la causa reale della reazione osservata sia una reazione crociata con allergeni respiratori.
Test Intolleranze Alimentari e Test Allergie Alimentari di cerascreen®

L’esame del sangue IgE non deve essere necessariamente eseguito da un medico. I test fai da te come il Test Intolleranze Alimentari e il Test Allergie Alimentari di cerascreen® ti consentono di effettuare da solo a casa un prelievo di sangue con una piccola puntura al dito utilizzando una lancetta pungidito inclusa nel kit del test. Bastano poche gocce di sangue che vanno depositate nella carta per il sangue secco che trovi nel kit. Dopodiché, basta inviare con la busta prepagata il campione al nostro laboratorio specializzato che verifica la presenza di anticorpi IgE specifici nel tuo sangue. Potrai scaricare il referto con i risultati online dal nostro sito o dalla nostra app. Gli alimenti esaminati nel test coprono il 95 percento delle cause tipiche di allergie alimentari in Europa.
Dieta di eliminazione
Con una dieta di eliminazione elimini dalla tua dieta gli alimenti sospettati di provocare allergie. Questa dieta è spesso il provvedimento consigliato anche dai medici, quando un prick test o un esame del sangue evidenziano una sensibilizzazione.
Se vuoi scoprire eventuali allergie alimentari, la dieta di eliminazione dovrebbe essere seguita per un periodo che va dalle due alle quattro settimane al massimo, e sempre per un solo alimento alla volta. In questo lasso di tempo, se sei allergico a quell’alimento, i primi effetti dovrebbero rendersi riconoscibili e addirittura, spesso si fanno notare molto velocemente anche dei cambiamenti[29].
Test di provocazione
Il test di provocazione può confermare definitivamente un’allergia alimentare. Questo test deve essere sempre eseguito da un medico, poiché c’è il rischio di uno shock allergico. Il dottore ti somministrerà l’alimento che deve essere testato e controlla se si verifica una reazione. Se non si manifesta nessun sintomo, significa che non c’è nessuna allergia.
Allergie alimentari: terapia
Non si può effettuare una vera e propria terapia per le allergie alimentari. Chi ne ha una deve conviverci, a meno che non scompaia da sola. Tuttavia, a seguito di una diagnosi affidabile, è possibile evitare le cause scatenanti, ridurre i disturbi più gravi con dei medicinali e armarsi di un set di emergenza per lo shock anafilattico.
Evitare le cause scatenanti
È ovvio che se hai un’allergia alimentare dovresti evitare di assumere l’alimento interessato. Se l’allergia è accompagnata da gravi disturbi o se sussiste addirittura il pericolo di uno shock anafilattico, dovresti esaminare attentamente gli ingredienti riportato sulla confezione. Proprio gli alimenti che hanno subito molte lavorazioni contengono spesso ingredienti inaspettati.
Un’ordinanza dell’UE impone ai produttori di alimenti di riportare in grassetto sui loro prodotti i 14 fattori che provocano più spesso allergie e intolleranze: cereali contenenti glutine, crostacei, uova, pesce, arachidi, fagioli di soia, latticini, frutta a guscio (noci), sedano, senape, semi di sesamo, diossido di zolfo e solfati, lupini e molluschi. La dicitura “può contenere tracce di” non è regolamentata e i produttori la applicano volontariamente.
Se sei intollerante solo a uno o due alimenti è spesso facile eliminarli o sostituirli nella dieta. Se tu o la tua famiglia avete diverse allergie alimentari, può essere complicato. In questi casi, gli esperti consigliano una consulenza nutrizionale, nell’ambito della quale potrai imparare come evitare gli allergeni e assicurarti comunque un’alimentazione equilibrata.
Antistaminici
Gli antistaminici indeboliscono o rafforzano l’effetto dell’istamina, la sostanza messaggera. In questo modo è possibile ridurre le reazioni allergiche in tutto il corpo. Vengono impiegati per la febbre da fieno, ma possono anche alleviare i disturbi leggeri di un’allergia, come le eruzioni cutanee, il prurito al palato e la nausea.
Tuttavia, in caso di shock anafilattico, normalmente l’effetto degli antistaminici non basta. Per questo motivo, molte persone con gravi allergie ad allergeni pericolosi come noci e crostacei portano spesso con sé un set di emergenza. Il set di emergenza contiene un autoiniettore di epinefrina, che viene iniettata nella coscia, del glucocorticoide e, per gli asmatici, anche un inalatore.
Intolleranze alimentari
L’allergia alimentare, nella sua definizione, è sempre una reazione del sistema immunitario nel quale degli anticorpi specifici giocano un ruolo, di solito le immunoglobuline igE. Questo è diverso rispetto a un’ intolleranza alimentare che causa delle reazioni non immunologiche agli alimenti.
Le intolleranze includono la celiachia (sensibilità al glutine), l’intolleranza all’ istamina, al lattosio, al fruttosio, al sorbitolo, e intolleranze mediate IgG4. Secondo gli esperti, dal 15 al 20 percento della popolazione mondiale è affetta da intolleranze e le donne più degli uomini[38,40]. Le cause delle intolleranze non sono sempre chiare, i fattori possibili includono la predisposizione genetica e influenze ambientali[42].
Intolleranze alimentari: sintomi
Le intolleranze sono di solito ritardate, a differenza delle allergie. Se si mangia qualcosa a cui si è intolleranti, possono trascorrere ore prima che i sintomi si manifestino. Questo spesso rende difficile individuare un’intolleranza e scoprire quali alimenti ne sono responsabili.
I sintomi delle intolleranze di solito sono espressi nel tratto gastrointestinale. Una flatulenza spiacevole è un effetto tipico, ma può anche portare a nausea, stitichezza, diarrea e vomito. Altri possibili sintomi includono[44]:
- mal di testa ed emicrania;
- respiro sibilante e naso che cola;
- sfoghi cutanei;
- affaticamento.
Intolleranze alimentari più comuni
Gli scienziati oggi capiscono più o meno bene un certo numero di intolleranze. Si tende a sapere cosa succede nell’intestino e perché le persone colpite non tollerano più certi alimenti. Le intolleranze ben studiate includono quelle al lattosio, fruttosio, sorbitolo, istamina e la celiachia.
Intolleranza al lattosio
Probabilmente l’intolleranza più comune è l’intolleranza allo zucchero presente nel latte, il lattosio. Il lattosio è presente nel latte e in molti altri latticini. In Italia, l’intolleranza al lattosio colpisce fino al 50 percento della popolazione. Negli individui colpiti, l’enzima specifico che scompone il lattosio è presente a bassi livelli nell’intestino. L’organismo non è in grado di elaborare correttamente il lattosio e questo provoca flatulenza e dolori addominali.
Intolleranza al fruttosio e al sorbitolo
Coloro che hanno un’intolleranza al fruttosio non tollerano il fruttosio presente nella frutta. Questo conferisce alla frutta la sua dolcezza, ma è presente anche in alcune verdure. Una proteina trasportatrice trasporta il fruttosio dall’intestino al sangue. Nell’intolleranza al fruttosio, questa proteina trasportatrice non funziona correttamente e causa problemi nell’utilizzo del fruttosio - e causa sintomi come flatulenza, dolore addominale, affaticamento e sbalzi d’umore[45]. L’intolleranza al sorbitolo funziona in modo simile: l’intestino non può elaborare adeguatamente il sostituto zuccherino sorbitolo[46].
Celiachia
Nella celiachia, il glutine proteico innesca una reazione immunitaria che porta all’infiammazione della mucosa intestinale e al conseguente disagio gastrointestinale e, a lungo termine, a carenze nutrizionali e sintomi come osteoporosi e anemia. Il glutine si trova in molti cereali, ad esempio nel grano, nel farro e nella segale, così come in molti prodotti finiti.
Intolleranza all’istamina
L’intolleranza all’istamina si riferisce a una pseudoallergia. Ciò che ha in comune con un’allergia alimentare è che l’istamina, sostanza messaggera, porta a disturbi come arrossamento, flatulenza, vertigini e naso che cola. Mentre le cellule immunitarie rilasciano troppa istamina durante un’allergia, l’intolleranza all’istamina è dovuta alla mancanza di un enzima specifico nell’intestino e nel sangue che scompone l’istamina negli alimenti. Gli alimenti ricchi di istamina come il vino rosso, i formaggi stagionati e la salsiccia secca possono quindi scatenare questi sintomi.
I sintomi delle intolleranze possono anche avere origine nella psiche. Ad esempio, il cervello può associare ricordi traumatici con un certo tipo di cibo. A volte il corpo reagisce poi male quando si consuma di nuovo quel cibo.[43].
Intolleranze mediate IgG4
Oltre agli anticorpi IgE, il sistema immunitario ha altri strumenti, tra cui gli anticorpi IgG4, o l’immunoglobulina G4. Il nostro corpo produce anche diversi anticorpi IgG4 in risposta a tutti i tipi di alimenti che consumiamo.
Valori del test IgG4
Secondo le teorie, la produzione di alcuni anticorpi IgG4 aumenta ancora di più quando non possiamo tollerare un certo alimento, portando a varie reazioni difensive e infiammatorie. Si verifica quindi un’intolleranza mediata IgG4. Queste reazioni e i sintomi associati si presentano con ritardo, e talvolta solo ore o giorni dopo che l’alimento è stato consumato. Il numero di anticorpi IgG4 può venire determinato facendo delle analisi del sangue, e anche utilizzando il Test Intolleranze Alimentari cerascreen®. Il risultato potrebbe essere un’ intolleranza[40].
Alcuni ricercatori e società professionali hanno criticato il fatto che la concentrazione di IgG4 fornisce solo informazioni sulla misura in cui alcuni alimenti sono stati consumati e che non è clinicamente rilevante. Al contrario essa indica una tolleranza immunitaria piuttosto che un’intolleranza. Finora non c’è stato alcuno studio su larga scala che indaga il legame tra i livelli di IgG4 e le reazioni alimentari[38, 39, 44].
Le intolleranze all’istamina, al lattosio, al fruttosio e al sorbitolo e la celiachia possono non venire scoperte con un test di intolleranza IgG4. In ogni caso sono necessari le analisi del sangue e il breath test.
Come gestisco i miei risultati del test IgG4?
Un aumento del numero di anticorpi IgG4 non significa che non si può tollerare un alimento. Tuttavia, è ancora possibile escludere dalla propria dieta gli alimenti identificati nel test e controllare se i sintomi migliorano. Se il test mostra una chiara reazione a un alimento, questo va rimosso dalla dieta per due settimane. Se i sintomi migliorano, significa che potrebbe essere presente un’intolleranza. È quindi possibile rinunciare a consumare quell’alimento per i prossimi sei mesi. Solo allora puoi cercare di reintrodurlo lentamente nella tua dieta.
Un’alternativa sarebbe una dieta di rotazione. Con questa dieta, si possono omettere diversi potenziali fattori scatenanti l’intolleranza. Per fare questo, consuma gli alimenti ai quali hai avuto una reazione nel test IgG4 solo ogni quattro giorni. Questo permetterà all’intestino di riprendersi nel frattempo. Una tale rotazione può già portare ad una significativa diminuzione dei disturbi.
In sintesiCos’è un’allergia alimentare?In un’allergia alimentare, le nostre difese cercano di combattere le proteine altrimenti innocue chiamate allergeni che si trovano negli alimenti. I mastociti del nostro sistema immunitario rilasciano istamina, e questo causa un’infiammazione che può causare disagio in tutto l’organismo. Quali sono i sintomi di un’allergia alimentare?Un’allergia alimentare può manifestarsi attraverso disturbi gastrointestinali, prurito al palato e lingua villosa. Tuttavia, sono comuni anche arrossamenti, eruzioni cutanee, disturbi respiratori e persino l’asma. In rari casi si può verificare un calo della pressione sanguigna e uno shock anafilattico. Quali alimenti possono scatenare un’allergia?In teoria, molti alimenti possono scatenare allergie. In pratica, tuttavia, solo pochi alimenti sono responsabili di oltre il 90 percento di tutte le allergie. Questi includono latte vaccino, uova, arachidi, noci, soia, grano, pesce e crostacei. Come posso riconoscere un’allergia alimentare?Se si sospetta un’allergia alimentare, una delle cose che si può fare è effettuare un esame del sangue. Il test determina il numero degli anticorpi IgE nel sangue. Se un livello di IgE è elevato, esiste una sensibilizzazione nei confronti dell’alimento. Si può evitare di consumare temporaneamente quell’alimento per vedere se i sintomi migliorano. Cos’è un’intolleranza alimentare?In caso di intolleranza, i sintomi non si manifestano attraverso reazioni immunitarie come in un’allergia. Spesso l’intestino ha problemi nella lavorazione di alcuni ingredienti degli alimenti, come il glutine, l’istamina, il lattosio o il fruttosio. Quali sono i sintomi di un’intolleranza alimentare?A differenza di un’allergia alimentare, i sintomi di intolleranza spesso non sono immediati. A volte i sintomi compaiono solo dopo ore o giorni. I sintomi tipici includono disturbi gastrointestinali, in particolare flatulenza, mal di testa ed emicrania, naso che cola, eruzioni cutanee e affaticamento. Cos’è un’intolleranza alimentare mediata IgG4?Gli anticorpi IgG4 del sistema immunitario possono, secondo alcune teorie, fornire un’indicazione di intolleranza verso un alimento. Utilizzando i valori di IgG4 misurati in un campione di sangue, è possibile intraprendere diete di eliminazione e di rotazione che potrebbero aiutare a prevenire una maggiore intolleranza e ridurre il disagio. |
Fonti
- Häufigkeit allergischer Erkrankungen in Deutschland, https://edoc.rki.de/oa/articles/reSp8JYqnpVo/PDF/20xkoi9E0FU4w.pdf
- Kasper, H., Burghardt, W.: Ernährungsmedizin und Diätetik. Elsevier, Urban & Fischer, München (2014)
- Skypala, I.: Adverse food reactions--an emerging issue for adults. J. Am. Diet. Assoc. 111, 1877–1891 (2011). doi:10.1016/j.jada.2011.09.001
- Roitt, I.M., Brostoff, J., Male, D.K. eds: Kurzes Lehrbuch der Immunologie. Thieme, Stuttgart (1995)
- American College of Allergy, Asthma & Immunology: Food Allergy, http://acaai.org/allergies/types/food-allergy
- Patel, B.Y., Volcheck, G.W.: Food Allergy: Common Causes, Diagnosis, and Treatment. Mayo Clin. Proc. 90, 1411–1419 (2015). doi:10.1016/j.mayocp.2015.07.012
- Graham-Rowe, D.: Lifestyle: When allergies go west. Nature. 479, S2–S4 (2011). doi:10.1038/479S2a
- Björkstén, B.: Genetic and environmental risk factors for the development of food allergy. Curr. Opin. Allergy Clin. Immunol. 5, 249–253 (2005)
- Naleway, A.L.: Asthma and Atopy in Rural Children: Is Farming Protective? Clin. Med. Res. 2, 5–12 (2004)
- Sepp, E., Julge, K., Vasar, M., Naaber, P., Björksten, B., Mikelsaar, M.: Intestinal microflora of Estonian and Swedish infants. Acta Paediatr. Oslo Nor. 1992. 86, 956–961 (1997)
- S3-Leitlinie Allergieprävention - Update 2014. Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI) und der Deutschen Gesellschaft für Kinder- und Jugendmedizin (DGKJ), http://www.awmf.org/uploads/tx_szleitlinien/061-016l_S3_Allergiepr%C3%A4vention_2014-07.pdf
- Molloy, J., Allen, K., Collier, F., Tang, M.L.K., Ward, A.C., Vuillermin, P.: The Potential Link between Gut Microbiota and IgE-Mediated Food Allergy in Early Life. Int. J. Environ. Res. Public. Health. 10, 7235–7256 (2013). doi:10.3390/ijerph10127235
- Nwaru, B.I., Hickstein, L., Panesar, S.S., Muraro, A., Werfel, T., Cardona, V., Dubois, A.E.J., Halken, S., Hoffmann-Sommergruber, K., Poulsen, L.K., Roberts, G., Van Ree, R., Vlieg-Boerstra, B.J., Sheikh, A., EAACI Food Allergy and Anaphylaxis Guidelines Group: The epidemiology of food allergy in Europe: a systematic review and meta-analysis. Allergy. 69, 62–75 (2014). doi:10.1111/all.12305
- Boyce, J.A., Assa’a, A., Burks, A.W., Jones, S.M., Sampson, H.A., Wood, R.A., Plaut, M., Cooper, S.F., Fenton, M.J., Arshad, S.H., Bahna, S.L., Beck, L.A., Byrd-Bredbenner, C., Camargo, C.A., Eichenfield, L., Furuta, G.T., Hanifin, J.M., Jones, C., Kraft, M., Levy, B.D., Lieberman, P., Luccioli, S., McCall, K.M., Schneider, L.C., Simon, R.A., Simons, F.E.R., Teach, S.J., Yawn, B.P., Schwaninger, J.M., NIAID-sponsored Expert Panel: Guidelines for the diagnosis and management of food allergy in the United States: summary of the NIAID-Sponsored Expert Panel Report. Nutr. Burbank Los Angel. Cty. Calif. 27, 253–267 (2011). doi:10.1016/j.nut.2010.12.001
- Leitlinie_Management_IgE-vermittelter_Nahrungsmittelallergien-S2k-LL_Allergo-Journal_11-2015.pdf, http://www.dgaki.de/wp-content/uploads/2010/05/Leitlinie_Management_IgE-vermittelter_Nahrungsmittelallergien-S2k-LL_Allergo-Journal_11-2015.pdf
- Ho, M.H.-K., Wong, W.H.-S., Chang, C.: Clinical spectrum of food allergies: a comprehensive review. Clin. Rev. Allergy Immunol. 46, 225–240 (2014). doi:10.1007/s12016-012-8339-6
- RKI - Zahl des Monats - April 2017: Allergien, https://www.rki.de/DE/Content/Gesundheitsmonitoring/Zahl_des_Monats/Archiv2017/2017_4_Zahl_des_Monats.html
- Burks, A.W., Tang, M., Sicherer, S., Muraro, A., Eigenmann, P.A., Ebisawa, M., Fiocchi, A., Chiang, W., Beyer, K., Wood, R., Hourihane, J., Jones, S.M., Lack, G., Sampson, H.A.: ICON: food allergy. J. Allergy Clin. Immunol. 129, 906–920 (2012). doi:10.1016/j.jaci.2012.02.001
- McGowan, E.C., Keet, C.A.: Prevalence of self-reported food allergy in the National Health and Nutrition Examination Survey (NHANES) 2007-2010. J. Allergy Clin. Immunol. 132, 1216–1219.e5 (2013). doi:10.1016/j.jaci.2013.07.018
- Sicherer, S.H.: Clinical implications of cross-reactive food allergens. J. Allergy Clin. Immunol. 108, 881–890 (2001). doi:10.1067/mai.2001.118515
- Sampson, H.A., Aceves, S., Bock, S.A., James, J., Jones, S., Lang, D., Nadeau, K., Nowak-Wegrzyn, A., Oppenheimer, J., Perry, T.T., Randolph, C., Sicherer, S.H., Simon, R.A., Vickery, B.P., Wood, R., Joint Task Force on Practice Parameters, Bernstein, D., Blessing-Moore, J., Khan, D., Lang, D., Nicklas, R., Oppenheimer, J., Portnoy, J., Randolph, C., Schuller, D., Spector, S., Tilles, S.A., Wallace, D., Practice Parameter Workgroup, Sampson, H.A., Aceves, S., Bock, S.A., James, J., Jones, S., Lang, D., Nadeau, K., Nowak-Wegrzyn, A., Oppenheimer, J., Perry, T.T., Randolph, C., Sicherer, S.H., Simon, R.A., Vickery, B.P., Wood, R.: Food allergy: a practice parameter update-2014. J. Allergy Clin. Immunol. 134, 1016–1025.e43 (2014). doi:10.1016/j.jaci.2014.05.013
- Nowak-Wegrzyn, A., Fiocchi, A.: Rare, medium, or well done? The effect of heating and food matrix on food protein allergenicity. Curr. Opin. Allergy Clin. Immunol. 9, 234–237 (2009). doi:10.1097/ACI.0b013e32832b88e7
- Nowak-Wegrzyn, A., Bloom, K.A., Sicherer, S.H., Shreffler, W.G., Noone, S., Wanich, N., Sampson, H.A.: Tolerance to extensively heated milk in children with cow’s milk allergy. J. Allergy Clin. Immunol. 122, 342–347, 347.e1–2 (2008). doi:10.1016/j.jaci.2008.05.043
- Osborne, N.J., Koplin, J.J., Martin, P.E., Gurrin, L.C., Lowe, A.J., Matheson, M.C., Ponsonby, A.-L., Wake, M., Tang, M.L.K., Dharmage, S.C., Allen, K.J., HealthNuts Investigators: Prevalence of challenge-proven IgE-mediated food allergy using population-based sampling and predetermined challenge criteria in infants. J. Allergy Clin. Immunol. 127, 668-676.e1–2 (2011). doi:10.1016/j.jaci.2011.01.039
- Peters, R.L., Allen, K.J., Dharmage, S.C., Koplin, J.J., Dang, T., Tilbrook, K.P., Lowe, A., Tang, M.L.K., Gurrin, L.C., HealthNuts Study: Natural history of peanut allergy and predictors of resolution in the first 4 years of life: A population-based assessment. J. Allergy Clin. Immunol. 135, 1257-1266.e1–2 (2015). doi:10.1016/j.jaci.2015.01.002
- Bock, S.A., Muñoz-Furlong, A., Sampson, H.A.: Fatalities due to anaphylactic reactions to foods. J. Allergy Clin. Immunol. 107, 191–193 (2001). doi:10.1067/mai.2001.112031
- Bock, S.A., Muñoz-Furlong, A., Sampson, H.A.: Further fatalities caused by anaphylactic reactions to food, 2001-2006. J. Allergy Clin. Immunol. 119, 1016–1018 (2007). doi:10.1016/j.jaci.2006.12.622
- Chen, J.L., Bahna, S.L.: Spice allergy. Ann. Allergy Asthma Immunol. Off. Publ. Am. Coll. Allergy Asthma Immunol. 107, 191-199; quiz 199, 265 (2011). doi:10.1016/j.anai.2011.06.020
- Muraro, A., Halken, S., Arshad, S.H., Beyer, K., Dubois, A.E.J., Du Toit, G., Eigenmann, P.A., Grimshaw, K.E.C., Hoest, A., Lack, G., O’Mahony, L., Papadopoulos, N.G., Panesar, S., Prescott, S., Roberts, G., de Silva, D., Venter, C., Verhasselt, V., Akdis, A.C., Sheikh, A., EAACI Food Allergy and Anaphylaxis Guidelines Group: EAACI Food Allergy and Anaphylaxis Guidelines. Primary prevention of food allergy. Allergy. 69, 590–601 (2014). doi:10.1111/all.12398
- MF1553_Leitlinie_Management_IgE-vermittelter_Nahrungsmittelallergien-S2k....pdf, http://oegai.org/oegai/2-PDF/MF1553_Leitlinie_Management_IgE-vermittelter_Nahrungsmittelallergien-S2k....pdf
- Worm, M., Jappe, U., Kleine-Tebbe, J., Schäfer, C., Reese, I., Saloga, J., Treudler, R., Zuberbier, T., Waßmann, A., Fuchs, T., Dölle, S., Raithel, M., Ballmer-Weber, B., Niggemann, B., Werfel, T.: Food allergies resulting from immunological cross-reactivity with inhalant allergens. Allergo J. Int. 23, 1–16 (2014). doi:10.1007/s40629-014-0004-6
- Patterson, A.M., Yildiz, V.O., Klatt, M.D., Malarkey, W.B.: Perceived stress predicts allergy flares. Ann. Allergy Asthma Immunol. Off. Publ. Am. Coll. Allergy Asthma Immunol. 112, 317–321 (2014). doi:10.1016/j.anai.2013.07.013
- Allergie alimentari: come riconoscere quelle reali e non essere preda della suggestione, http://www.foodallergyitalia.org/ita/page.php?cat=news&id=1&item=99
- Intolleranza al lattosio, https://www.associazioneaili.it/cosa-e-intolleranza-al-lattosio/#:~:text=L'intolleranza%20al%20lattosio%2C%20frequente,tutti%20i%20pazienti%20manifestano%20sintomi.


 Lo sporco protegge dalle allergie?
Lo sporco protegge dalle allergie?